Ictus en paciente joven: a propósito de un caso
Fecha publicación:
27-11-2012Autor:
Ana Belén Escribano GascónDescripción:
La incidencia estimada de las enfermedades vasculares cerebrales en el adulto joven, entre los 15 y 40 años de edad, es de 3- 10/100000 hab.
Precisan un estudio etiológico más extenso que en edades posteriores y el pronóstico suele ser más favorable.
Se presenta el caso de una paciente mujer de 43 años con Diabetes Mellitus tipo1 diagnosticada a los 5 años, como único antecedente de interés.
18 meses antes de la consulta presenta cuadro de cefalea intensa holocraneal brusca, que despierta a la paciente. Se realiza TC craneal urgente que resulta normal y PL que muestra sangre. Compatible con hemorragia subaracnoidea se realizan 2 arteriografías que no evidencian aneurismas ni malformaciones arteriovenosas. Es dada de alta con diagnóstico de hemorragia subaracnoidea espontánea permaneciendo asintomática hasta 2 meses antes de la consulta que comienza con cefalea leve, de varios días de duración, sin datos de organicidad, que no le recordaba al episodio anterior. Asocia acorchamiento de miembro inferior izquierdo a modo de paroxismos de unos segundos de duración. Acude a urgencias donde se realiza TC craneal que resulta normal y se pauta analgesia convencional, con lo que cede el dolor.
Es remitida a consultas externas presentando una exploración neurológica normal. Se solicita resonancia magnética (RM) craneal y angioRM intracraneal por el antecedente.
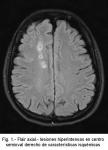
La RM muestra (Fig. 1) lesiones hiperintensas periventriculares y subcorticales frontales derechas, sugerentes de lesiones isquémicas, de nueva aparición respecto a estudios previos. En la angioRM se evidencia disminución focal de calibre del tercio proximal del segmento M1 derecho y ausencia de visualización del tercio proximal del segmento A1 derecho (ambos hallazgos de nueva aparición comparándolo con arteriografías previas).
Se inicia tratamiento con adiro 300/día y se solicita arteriografía diagnóstica.
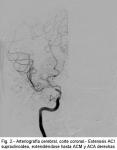
La arteriografía (Fig. 2) muestra estenosis de alto grado, superior al 80%, que afecta al segmento más distal de la arteria carótida interna supraclinoidea derecha, que se extiende hacia el origen del segmento M1 de la arteria cerebral media y a A1 de la arteria cerebral anterior, ésta última con un paso filiforme de contraste, rellenándose su
territorio cortical desde el sistema carotídeo contralateral por medio de la arteria comunicante anterior, así como también por colaterales de la arteria cerebral posterior ipsilateral (colaterales del sistema límbico). En el territorio de la ACM derecha se identifican irregularidades en las paredes vasculares de la arteria angular y de la arteria frontal posterior.
Entre las pruebas complementarias realizadas se incluyen: analítica, estudio de coagulación, serologías y estudio inmunológico en sangre y LCR resultando todo normal. Se realiza también angioTC toracoabdominal que no muestra alteraciones, incluyendo la porción proximal de los tronco supraaórticos.
Despliega el Juicio Clínico para ver el diagnóstico
En el paciente joven con ictus isquémico se debe realizar un estudio etiológico exhaustivo dirigido por el conjunto de signos y síntomas asociados en cada caso en particular.
Excluidas la etiología aterotrombótica y cardioembólica se debe de realizar, entre otros, estudio de vasculopatías no aterotrombóticas, tanto inflamatorias como no inflamatorias.
Entre las arteriopatías inflamatorias, las vasculitis deben considerarse siempre aunque se trate de cuadros infrecuentes. Se pensará en ellas si el debut se asocia a cuadro confusional, fiebre u otras manifestaciones que sugieran afectación sistémica (petequias, alteración renal…). En el caso que se presenta, el estado general de la paciente y la ausencia de sintomatología a nivel sistémico, prácticamente descarta la presencia de vasculitis de base, apoyado por la normalidad del estudio inmunológico. Podríamos incluir en el diagnóstico diferencial la arteritis de Takayasu, sin embargo la afectación sólo carotídea unilateral con normalidad de la salida de troncos supraaórticos en el cayado no apoya este origen.
Entre las arteriopatías no inflamatorias cabe destacar la disección arterial, en algunas series considerada la causa más frecuente de ictus en adulto joven. Otras etiologías a tener en cuenta son la trombosis de los senos venosos, más frecuente en mujeres y cuyo diagnóstico vendrá dado por la arteriografía; y en casos más raros, se pensará en enfermedades genéticas o incluso el infarto migrañoso. En el caso que nos ocupa y dentro de este grupo de vasculopatías no inflamatorias debemos pensar en dos entidades que afectan a la pared arterial produciendo cambios fibrosos que favorecen la rigidez de la misma en unos tramos y la flaccidez en otros con alto riesgo de formación de aneurismas y, por tanto, de sangrados. Se trata de la displasia fibromuscular y la enfermedad de Moya-Moya.
En cuanto a la displasia fibromuscular cabe destacar que afecta a vasos de pequeño y mediano calibre de manera segmentaria, hasta en el 90% de los casos en la capa media produciendo una proliferación fibrosa y del músculo liso que da propensión a la rotura, y como consecuencia a disecciones recurrentes y hemorragias. También son frecuentes los aneurismas y pseudoaneurismas con sangrados espontáneos. Es más frecuente en mujeres jóvenes de raza caucásica y suele asociar hipertensión arterial por afectación de arterias renales. En caso de alteración carotídea es más frecuente que afecte a la carótida interna cervical a nivel C2-C3. La arteriografía dará un patrón “en collar de perlas”, por estrechamientos arteriales que alternan con áreas de calibre normal o dilatado. Como opciones de tratamiento se plantea el uso de antiagregantes, fibrinolíticos e incluso realización de angioplastia con colocación de stents si precisa.
La enfermedad de Moya-Moya es una vasculopatía no inflamatoria, no aterotrombótica de curso progresivo, muy frecuentemente bilateral, que muestra en la arteriografía áreas de estenosis restringidas a circulación anterior, con aumento de colaterales en ramas distales (a modo de volutas de humo, de donde recibe el nombre de moyamoya en japonés). Tiene dos picos de incidencia, niños menores de 15 años y adultos entre 30 y 50 años y afecta con mayor frecuencia a mujeres. En el adulto es más frecuente que se manifieste como hemorragias en territorio profundo o subaracnoidea, siendo la cefalea muy frecuente, de carácter migrañoso y, generalmente, resistente a analgesia convencional. Se trata de una enfermedad progresiva cuyo pronóstico puede cambiar radicalmente si es posible realizar una intervención quirúrgica para la revascularización del territorio hipoperfundido.
En el caso que se presenta, el antecedente de HSA sin grandes alteraciones en las pruebas angiográficas en ese momento y los hallazgos actuales de la arteriografía con irregularidades en la pared a modo de lesiones arrosariadas, orientan a una alteración primaria en la pared vascular. El estado general de la paciente junto con la localización de las lesiones limitadas al territorio anterior sugieren la Enfemedad de Moya-Moya como entidad responsable del cuadro clínico. La evolución clínica de la paciente y el seguimiento de las pruebas angiográficas apoyarán o desestimarán esta sospecha diagnóstica.
- Arboix A, Bechich S, Oliveres M, García-Eroles L, Massons J, Targa C. Ischemic stroke of unusual cause: clinical features, etiology and outcome. Eur J Neurol. 2001 Mar;8(2):133-9.
- Janda PH, Bellew JG, Veerappan V. Moyamoya disease: case report and literature review. J Am Osteopath Assoc. 2009 Oct;109(10):547-53.
- Kuroda S, Ishikawa T, Houkin K, Nanba R, Hokari M, Iwasaki Y. Incidence and clinical features of disease progression in adult moyamoya disease. Stroke. 2005 Oct;36(10):2148-53. Epub 2005 Sep 22.
- Shimazaki H. Cerebral infarction attributable to cerebrovascular fibromuscular dysplasia. Brain Nerve. 2008 Oct;60(10):1125-33.
Puntuación
Este neurocaso ha tenido: 19882 lecturas
- Ana Belén Escribano Gascón's blog
- Inicie sesión para enviar comentarios
- 19882 lecturas